

망막치료를 선도하는 병원,
중증 망막질환 치료를 위해
끊임없이 연구합니다.
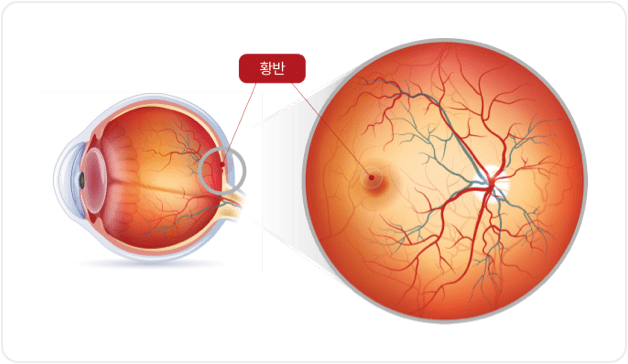
추체-간체 이영양증
스타가르트병(노란점 안저)
베스트병
(베스트 노른자 모양 황반 이영양증)
흰점망막병증(흰점안저)
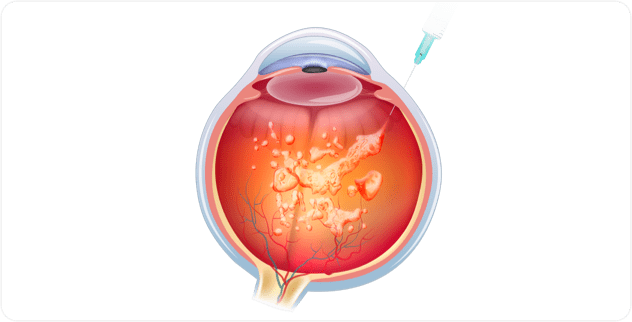


가스주입술 후 주의사항
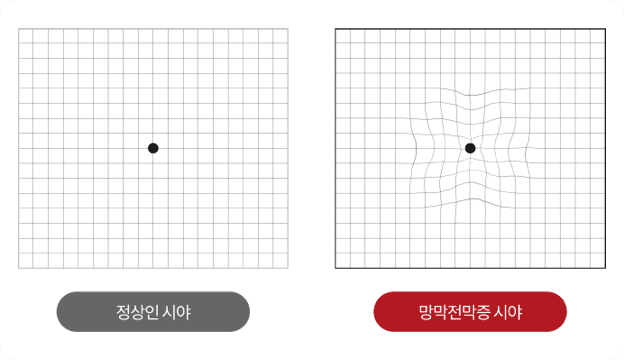
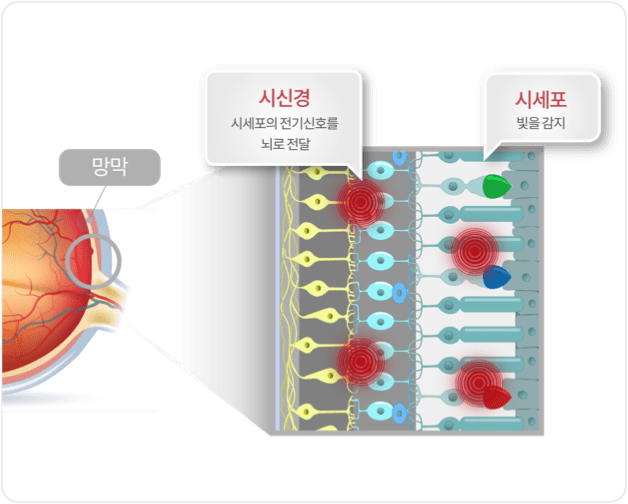
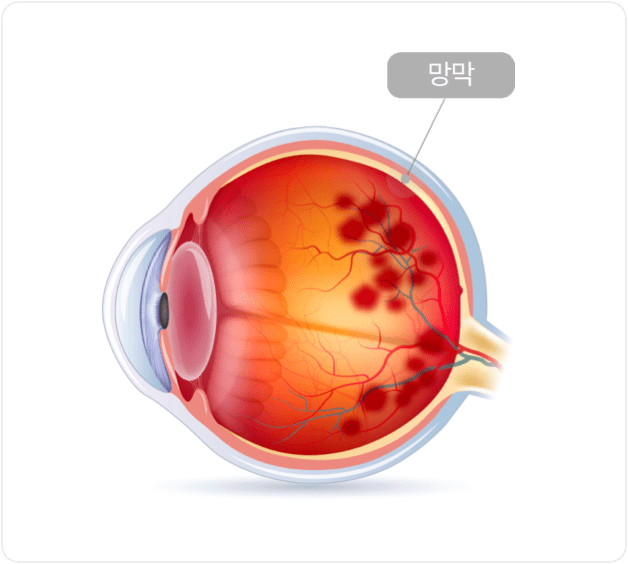
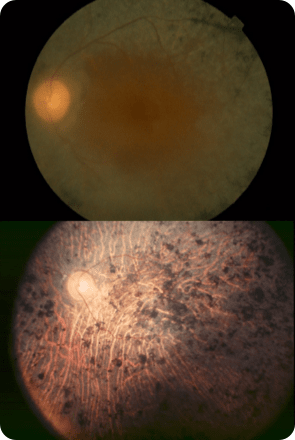
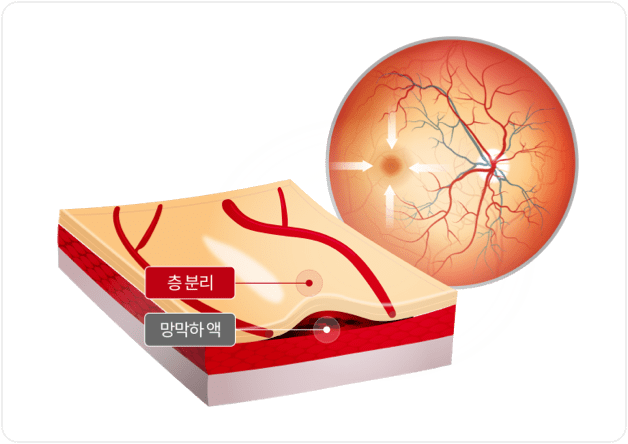
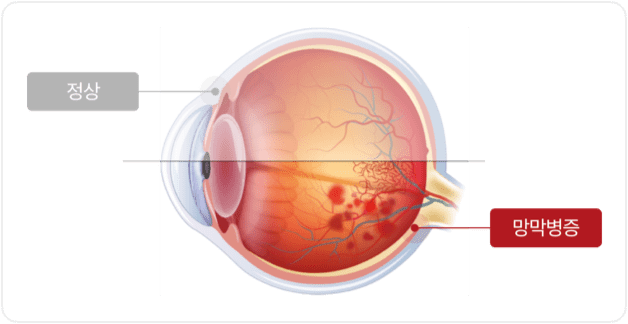
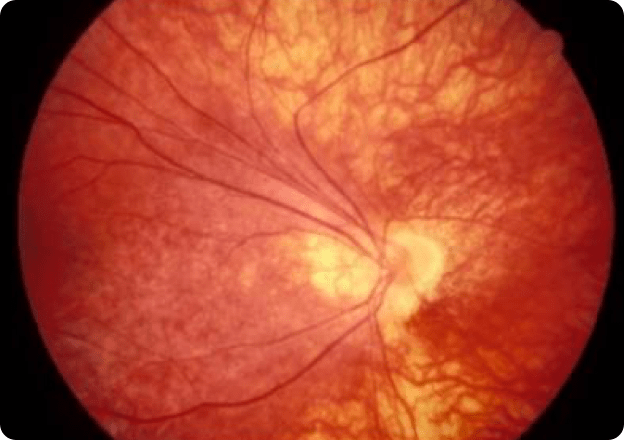
망막의 혈관 형성부분과 미형성 부분의 경계에 가느다란 선의 경계가 나타난다.
경계선이 점차 두꺼워진다.
경계 부근에 섬유 혈관의 증식이 나타난다.
망막 주변부에서 박리 증상이 일어난다.
망막 전체에서 박리 증상이 일어난다.
레이저 광응고술 및 냉동치료
유리체절제술
공막돌륭술
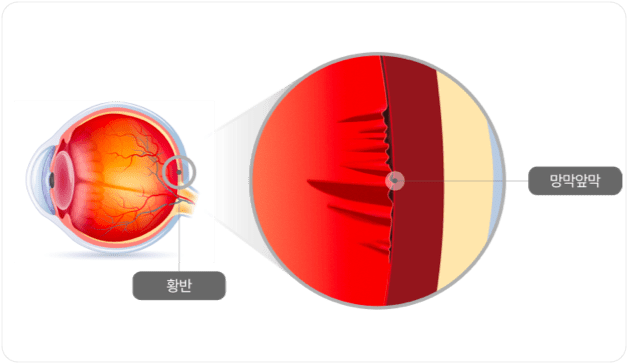
수술 후 유리체 출혈, 안내염 등의 합병증이 발생할 수 있으므로 지속적인 경과 관찰 및 치료가 필요합니다.